A fibromialgia é uma síndrome de dor crônica complexa, afetando entre 0,2% e 6,6% da população global, predominantemente mulheres entre 30 e 50 anos. Historicamente negligenciada devido à ausência de marcadores biológicos objetivos, a condição evoluiu de uma interpretação puramente reumática para um transtorno de sensibilização do sistema nervoso central. O diagnóstico permanece um desafio crítico, com um atraso médio de até cinco anos para a confirmação clínica, resultando em impactos socioeconômicos severos e estigmatização.
Um marco significativo ocorre na legislação brasileira com a Lei nº 15.176/2025, que entra em vigor em janeiro de 2026, permitindo a equiparação da fibromialgia à deficiência. Tal reconhecimento não é automático e exige uma avaliação biopsicossocial individualizada, focada na funcionalidade e nas barreiras sociais, visando garantir direitos previdenciários e políticas de inclusão.
Visão Geral e Manifestações Clínicas
A fibromialgia caracteriza-se como uma síndrome multifatorial que transcende a dor física, impactando profundamente as capacidades funcionais do indivíduo.
-
Sintomas Nucleares:
-
Dor musculoesquelética difusa e persistente.
-
Fadiga intensa e sono não reparador.
-
Disfunções cognitivas (comumente referidas como “fibro fog”).
-
Alterações de humor, ansiedade e depressão.
-
-
Perfil Epidemiológico: Mais prevalente em mulheres na faixa etária de 30 a 50 anos, embora possa manifestar-se em qualquer idade.
-
Base Fisiopatológica: Embora ainda em estudo, as evidências apontam para uma interação entre fatores genéticos, neurológicos e imunológicos, resultando em alterações no processamento sensorial e na modulação da dor.
Evolução dos Critérios Diagnósticos (ACR)
A compreensão médica da fibromialgia passou por transformações significativas ao longo do último século, refletindo o esforço para sistematizar o diagnóstico clínico.
|
Ano |
Marco / Instituição |
Mudança Principal |
|
1904 |
William Richard Gowers |
Criação do termo “fibrosite” (teoria de inflamação muscular posterior refutada). |
|
1976 |
P. K. Hench |
Cunhado o termo “Fibromialgia”. |
|
1990 |
American College of Rheumatology (ACR) |
Critério de palpação de 11 de 18 “tender points” e dor por ≥ 3 meses. |
|
2010 |
ACR (Nova Versão) |
Substituição dos pontos dolorosos pelas escalas WPI e SSS. Foco em sintomas múltiplos. |
|
2011 |
Modificação de 2010 |
Introdução do autorrelato (uso prioritário em estudos epidemiológicos). |
|
2016 |
Revisão Sistemática |
Fibromialgia como “diagnóstico positivo”, válido independentemente de outras doenças. |
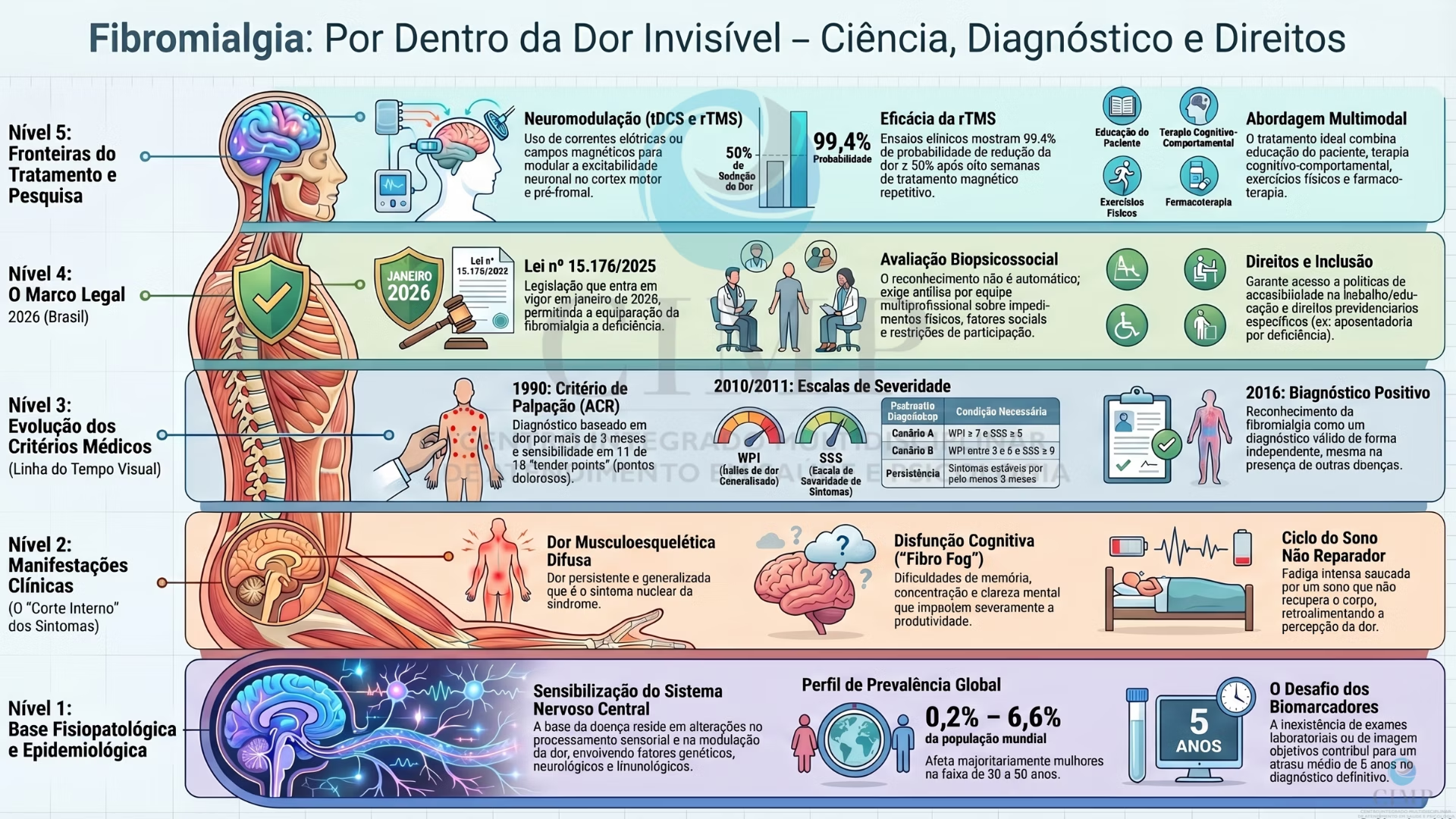
Detalhamento dos Critérios Atuais (2010/2011)
Para o diagnóstico clínico, deve-se cumprir uma das seguintes condições:
-
Widespread Pain Index (WPI) ≥ 7 e Symptom Severity Scale (SSS) ≥ 5.
-
WPI entre 3 e 6 e SSS ≥ 9.
-
Sintomas presentes em nível semelhante por pelo menos três meses.
O uso combinado dos critérios de 1990 e 2010/2011 aumenta a precisão diagnóstica, alcançando 90,8% de eficácia em comparação ao diagnóstico clínico isolado.
Barreiras e Desafios no Diagnóstico
O processo de diagnóstico da fibromialgia é permeado por obstáculos que retardam o tratamento adequado e exacerbam o sofrimento do paciente.
-
Ausência de Biomarcadores: A falta de exames laboratoriais ou de imagem objetivos leva a investigações excessivas, iatrogenias e ceticismo médico.
-
Diagnóstico Diferencial: A sobreposição de sintomas com outras condições, como Artrite Reumatoide (AR) e Lúpus Eritematoso Sistêmico (LES), dificulta a distinção clínica.
-
Variabilidade Clínica: A heterogeneidade dos sintomas faz com que muitos pacientes não consigam descrever com clareza seu quadro, exigindo do médico a identificação de fatores de confusão.
-
Subdiagnóstico: Relatórios da National Fibromyalgia Association indicam que um diagnóstico preciso pode levar até cinco anos.
Impacto Socioeconômico e Qualidade de Vida
A fibromialgia impõe limitações que afetam a independência funcional e a inserção social dos indivíduos.
-
Limitações Diárias: Atividades simples como caminhar, levantar pesos ou permanecer em pé tornam-se árduas. O sono de má qualidade impede a recuperação corporal, criando um ciclo de exacerbação da dor.
-
Impacto no Trabalho: A dor crônica é uma das dez principais causas de impacto socioeconômico no mundo, resultando em:
-
Afastamentos prolongados e perda de produtividade.
-
Aposentadorias por invalidez.
-
Dificuldade em manter o emprego devido à fadiga e ao “fibro fog”.
-
-
Estigma Social: Historicamente vista como distúrbio psicossomático, a doença ainda enfrenta preconceito no meio social e profissional, muitas vezes sendo rotulada como uma “deficiência invisível”.
Marco Legal 2026: Fibromialgia como Deficiência no Brasil
A legislação brasileira evoluiu para adotar uma perspectiva moderna de deficiência, fundamentada no modelo biopsicossocial.
Base Legal
-
Lei nº 13.146/2015 (LBI): Define deficiência como a interação entre limitações pessoais e barreiras ambientais que impedem a participação social plena.
-
Lei nº 15.176/2025 (Em vigor em jan/2026): Estabelece que pessoas com fibromialgia ou fadiga crônica podem ser equiparadas a pessoas com deficiência.
A Avaliação Biopsicossocial
O reconhecimento do direito não é automático por diagnóstico (CID), mas condicionado a uma avaliação realizada por equipe multiprofissional (médicos, psicólogos, terapeutas ocupacionais, etc.) que analisará:
-
Impedimentos nas funções e estruturas do corpo.
-
Fatores socioambientais, psicológicos e pessoais.
-
Limitação no desempenho de atividades.
-
Restrição de participação na sociedade.
Benefícios Potenciais
Com a equiparação, o paciente passa a ter acesso a:
-
Políticas públicas de inclusão e acessibilidade no trabalho e educação.
-
Direitos previdenciários específicos (ex: aposentadoria por deficiência).
-
Proteção social e combate ao estigma de condições “invisíveis”.
Perspectivas Futuras
A área de saúde coletiva e pesquisa clínica aponta para necessidades urgentes:
-
Pesquisa de Biomarcadores: Busca-se validar marcadores genéticos e ambientais (resposta ao estresse e padrões de sono) para maior precisão diagnóstica.
-
Educação Continuada: Capacitação de profissionais de saúde para evitar diagnósticos tardios e melhorar o atendimento ao paciente.
-
Novas Taxonomias: Avaliação da viabilidade de novos critérios, como os propostos pela Taxonomia de Dor ACTTION-APS (AAPT), que ainda aguardam validação.
-
Tratamento Multimodal: Ênfase em uma combinação de educação do paciente, terapia cognitivo-comportamental, exercícios físicos e farmacoterapia.
-
Estimulação Transcraniana por Corrente Contínua (tDCS)
A tDCS aplica correntes elétricas de baixa intensidade (0,1 a 2 mA) através de eletrodos no couro cabeludo.
-
Mecanismo: Modula o potencial de membrana dos neurônios. A estimulação anódica geralmente aumenta a excitabilidade, enquanto a catódica a diminui.
-
Alvos Principais: Córtex Motor Primário (M1) para alívio da dor e Córtex Pré-Frontal Dorsolateral (DLPFC) para aspectos cognitivos e de humor.
-
Resultados: Redução da intensidade da dor, aumento do limiar de pressão e melhoria na qualidade de vida.
Estimulação Magnética Transcraniana Repetitiva (rTMS)
Utiliza campos magnéticos para induzir correntes elétricas no cérebro.
-
Eficácia Clínica: Um ensaio clínico de 2024 (USP) demonstrou uma probabilidade de 99,4% de redução da dor \geq 50\% na oitava semana de tratamento ativo em comparação ao placebo.
-
Manutenção: Os efeitos analgésicos tendem a diminuir com o tempo, mas melhorias funcionais podem ser mantidas com sessões quinzenais de manutenção até a 16ª semana.

