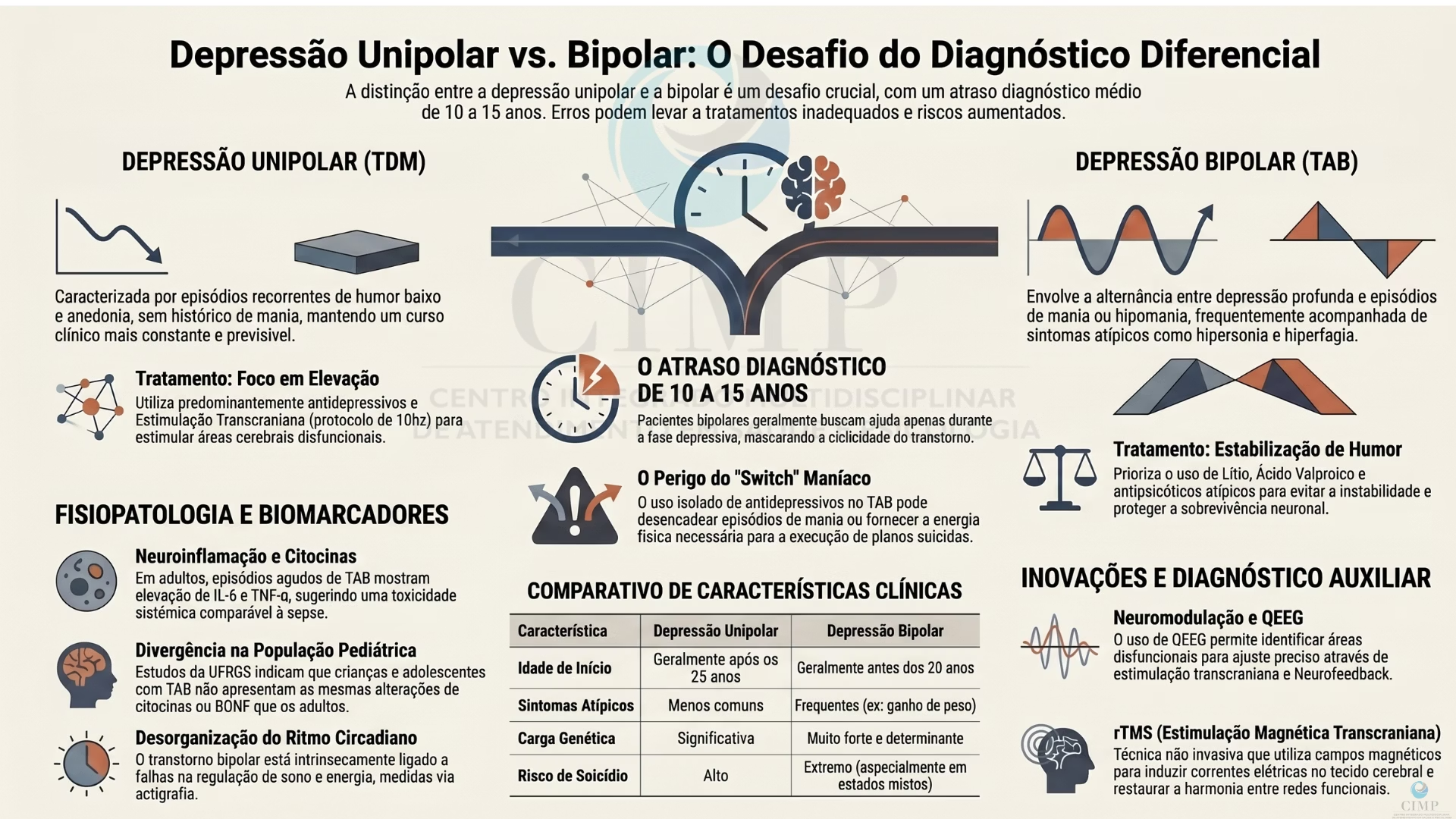
A distinção precisa entre a depressão unipolar e a depressão bipolar é um dos maiores desafios contemporâneos, com um atraso médio de diagnóstico entre 10 a 15 anos. Embora compartilhem o estado de humor deprimido, as duas condições possuem raízes biológicas, cursos clínicos e respostas terapêuticas fundamentalmente diferentes.
A DEPRESSÃO UNIPOLAR (Transtorno Depressivo Maior) é caracterizada por episódios recorrentes de humor baixo sem histórico de mania.
Enquanto a DEPRESSÃO BIPOLAR é uma fase do Transtorno Afetivo Bipolar (TAB), alternando-se com episódios de mania ou hipomania.
Um grande erro comum nos tratamentos é tratar um paciente bipolar apenas com antidepressivos. Pode ser perigoso, desencadeando episódios de mania, estados mistos ou agravando o risco de suicídio, que é significativamente MAIS ALTO NA DEPRESSÃO BIPOLAR. Enquanto em adultos há evidências robustas de desregulação do sistema imune (citocinas) e da neuroplasticidade (BDNF), estudos recentes em populações pediátricas sugerem que a fisiopatologia pode divergir em pacientes jovens, exigindo abordagens de monitoramento longitudinal.
Distinções Clínicas e Fenomenologia
A diferenciação entre os tipos de depressão baseia-se na alternância de estados e na natureza dos sintomas. Esse é o fator chave para poder diferenciar os dois quadros.
Depressão Unipolar (Transtorno Depressivo Maior)
-
Padrão: Humor persistentemente deprimido, anedonia (perda de interesse/prazer), fadiga e dificuldades de concentração.
-
Estabilidade: Tende a ser mais constante em seu estado depressivo.
-
Social: Pode ser mais sutil e passar despercebida por familiares e colegas de trabalho, embora o sofrimento interno seja intenso.
Depressão Bipolar
-
Padrão: Alternância entre depressão profunda e episódios de mania ou hipomania.
-
Mania/Hipomania: Caracteriza-se por euforia, grandiosidade, irritabilidade intensa, impulsividade (gastos excessivos, hipersexualidade) e redução da necessidade de sono.
-
Características Atípicas: Pacientes bipolares são mais propensos a apresentar hipersonia (sono excessivo) e hiperfagia (aumento do apetite/peso), além de retardo psicomotor e delírios.
Comparativo de Características Clínicas
|
Característica |
Depressão Unipolar |
Depressão Bipolar |
|
Idade de Início |
Geralmente após os 25 anos. |
Geralmente antes dos 20 anos. |
|
Curso |
Mais constante e previsível. |
Oscilações dramáticas e imprevisíveis. |
|
Sintomas Atípicos |
Menos comuns. |
Frequentes (hipersonia, ganho de peso). |
|
Risco de Suicídio |
Alto. |
Extremo (especialmente em estados mistos). |
|
Carga Genética |
Significativa, mas influenciada por ambiente. |
Muito forte e determinante. |
O Desafio do Diagnóstico Diferencial
A dificuldade diagnóstica reside no fato de que o paciente geralmente busca ajuda apenas durante a fase depressiva.
-
Subtipos Bipolares:
-
Tipo 1: Marcado por mania clássica, agressividade e comportamentos de risco evidentes.
-
Tipo 2: Predomina a hipomania, que é mais leve e muitas vezes confundida com um período de “bem-estar” ou produtividade, dificultando a distinção da depressão unipolar.
-
-
Especificador de Características Mistas: O DSM-5 reconhece que sintomas de polaridades opostas podem coexistir (ex: depressão com agitação, fuga de ideias e irritabilidade). A presença de características mistas em um episódio depressivo é um forte indicativo de transtorno bipolar, mesmo sem histórico prévio de mania.
-
Lentificação vs. Agitação: Enquanto a depressão unipolar é frequentemente descrita como “vazia e apática”, a depressão bipolar pode se manifestar de forma agitada, com sensação de perigo iminente, ansiedade e pânico.
Fisiopatologia e Biomarcadores
A biologia dos transtornos de humor envolve conexões cerebrais, ritmos biológicos e marcadores inflamatórios.
Neurobiologia e Conectividade
O transtorno bipolar está ligado a falhas na conexão entre áreas responsáveis pelas emoções e o córtex pré-frontal, que deveria modular o comportamento. Além disso, há uma desorganização nos ritmos circadianos (sono e energia), que pode ser medida objetivamente via actigrafia (é um exame não invasivo e prático, realizado com um dispositivo semelhante a um relógio de pulso (actígrafo) para monitorar ciclos de atividade e repouso durante dias ou semanas). Ele detecta movimentos, temperatura e luz para diagnosticar distúrbios do sono, insônia e alterações do ritmo circadiano para auxiliar no diagnóstico futuro. Em exames atualmente como o QEEG é possível ver as áreas disfuncionais e buscar ajusta-las no funcionamento utilizando a estimulação transcraniana juntamente com o Neurofeedback.
Biomarcadores em Adultos
Estudos em adultos com transtorno bipolar demonstram:
-
Inflamação e Neuroinflamação: Elevação de citocinas pró-inflamatórias (como IL-6 e TNF-α) e proteína spike, em episódios agudos, sugerindo uma “toxicidade sistêmica” comparável à sepse em casos graves.
-
Neuroplasticidade: Redução dos níveis de BDNF (Fator Neurotrófico Derivado do Cérebro) durante episódios de mania e depressão, indicando comprometimento da sobrevivência neuronal.
A Perspectiva Pediátrica (THBia)
Pesquisas realizadas pela UFRGS com crianças e adolescentes (5 a 17 anos) indicam uma realidade distinta:
-
Diferente dos adultos, pacientes jovens com transtorno bipolar não apresentaram diferenças significativas nos níveis de IL-6, IL-10 ou BDNF em comparação a grupos controle saudáveis.
-
Isso sugere que a disfunção do sistema imune pode ser um subproduto da cronicidade da doença ou que a fisiopatologia pediátrica segue mecanismos diferentes, como influências hormonais e do neurodesenvolvimento.
Estratégias de Tratamento e Riscos Associados
O manejo farmacológico exige precisão para evitar o agravamento do quadro.
-
Tratamento Unipolar: Foca no uso de antidepressivos para elevar o humor e mais atualmente a estimulação Transcraniana com protocolo de 10hz estimulando as áreas cerebrais disfuncionais.
-
Tratamento Bipolar: Prioriza estabilizadores de humor (como Lítio e Ácido Valproico) e antipsicóticos atípicos (como Quetiapina e Seroquel).
-
O Perigo dos Antidepressivos: O uso de antidepressivos sem a proteção de um estabilizador de humor em pacientes bipolares pode:
-
Desencadear episódios de mania ou hipomania.
-
Induzir a “virada maníaca” ou ciclos rápidos.
-
Aumentar a energia física sem melhorar o humor, fornecendo ao paciente a disposição necessária para executar planos suicidas.
-
-
Estabilizadores de Humor: Possuem ação neuroprotetora e anti-inflamatória, ajudando a restaurar o equilíbrio dos neurotransmissores e, potencialmente, aumentando os níveis de BDNF.
-
Estimulação Transcraniana: A rTMS opera sob o princípio da indução eletromagnética, onde pulsos de corrente através de uma bobina geram um campo magnético que atravessa o crânio sem dor, induzindo correntes elétricas transitórias no tecido cerebral. Leia mais clicando aqui: https://cimpbh.com.br/blog/avancos-em-neuromodulacao-no-tratamento-do-transtorno-bipolar/
Impacto Social e Mortalidade
A depressão bipolar é considerada a doença mental com maior índice de morte por suicídio no Brasil.
-
Prejuízos Recorrentes: A instabilidade do TAB causa danos em diversas esferas: mudanças frequentes de emprego, perdas financeiras por impulsividade, impacto severo nas relações familiares e dificuldades no desempenho escolar (em crianças).
-
Estigma: Existe uma resistência ao diagnóstico de bipolaridade em comparação a outros transtornos (como TDAH), o que atrasa o início do tratamento adequado e perpetua o ciclo de neuroprogressão da doença.
Perspectivas Futuras
Neuromodulação Adaptativa: Técnicas que se ajustam em tempo real às necessidades eletrofisiológicas do paciente.
Integração Terapêutica: Combinação de neuromodulação com terapias psicossociais e farmacologia para abordagens holísticas.
Foco em Conectividade: Transição de uma visão “localista” do cérebro para uma visão de redes funcionais, onde o sucesso do tratamento é medido pela restauração da harmonia entre regiões distantes do cérebro.