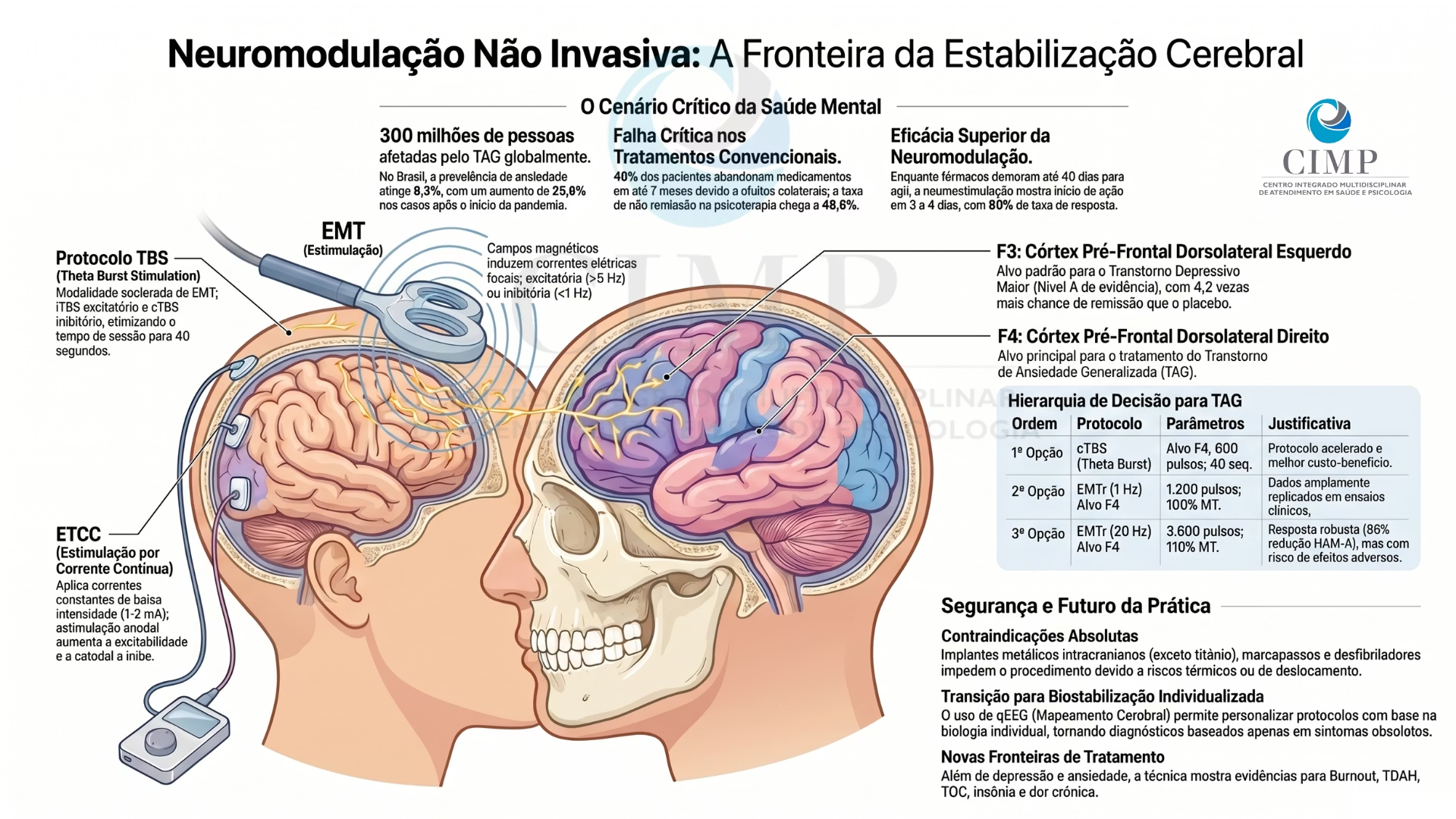
Estimulação Magnética Transcraniana (EMT) e a Estimulação Transcraniana por Corrente Contínua (ETCC), para o tratamento do Transtorno de Ansiedade Generalizada (TAG) e do Transtorno Depressivo Maior (TDM).
Os dados indicam que o TAG afeta aproximadamente 300 milhões de pessoas globalmente, com um aumento de 25,6% nos casos após o início da pandemia de COVID-19. No Brasil, a prevalência de ansiedade chega a 9,3%. Diante de lacunas significativas no tratamento convencional — onde 57% a 64% dos pacientes não atingem a remissão com psicofármacos —, a neuromodulação emerge como uma alternativa de alta eficácia (taxas de resposta de até 80%) e perfil de segurança favorável.
As principais conclusões destacam a necessidade de protocolos padronizados, como a estimulação do Córtex Pré-Frontal Dorsolateral Direito (F4) para ansiedade e o Esquerdo (F3) para depressão.
1. Panorama Epidemiológico e Lacunas Terapêuticas
O cenário global de saúde mental apresenta desafios crescentes que demandam inovações terapêuticas:
-
Carga do TAG: O transtorno afeta 4,05% da população mundial. O número de diagnósticos anuais subiu de 31 milhões em 1990 para 76,2 milhões no período pós-pandemia.
-
Falha dos Tratamentos de Primeira Linha:
-
Medicamentos: Cerca de 46% dos pacientes abandonam o tratamento medicamentoso entre o terceiro e o sétimo mês devido a efeitos colaterais (ganho de peso, perda de libido, náuseas, sonolência).
-
Remissão: Apenas 9,8% dos indivíduos com TAG recebem tratamento adequado; a taxa de não remissão com psicoterapia atinge 48,6%.
-
-
Necessidade de Alternativas: A neuromodulação é indicada especialmente para casos refratários, pacientes intolerantes a efeitos colaterais de fármacos ou aqueles que buscam potencializar o tratamento atual.
2. Modalidades de Neuromodulação Não Invasiva
2.1 Estimulação Magnética Transcraniana (EMT/TMS)
Utiliza campos magnéticos (baseados na Lei de Faraday-Neumann) para induzir correntes elétricas focais no córtex cerebral.
-
EMT Repetitiva (EMTr): Pode ser de baixa frequência (< 1 Hz, efeito inibitório) ou alta frequência (> 5 Hz, efeito excitatório).
-
Theta Burst Stimulation (TBS): Protocolo acelerado que utiliza rajadas de alta frequência. Pode ser contínuo (cTBS, inibitório) ou intermitente (iTBS, excitatório).
-
Vantagens: Alta precisão, indolor, não requer anestesia e permite que o paciente retorne às atividades imediatamente.
2.2 Estimulação Transcraniana por Corrente Contínua (ETCC/tDCS)
Aplica correntes elétricas constantes de baixa intensidade (1-2 mA) via eletrodos no escalpo.
-
Mecanismo: Não gera despolarização direta, mas modula a excitabilidade neuronal espontânea.
-
Polaridade: A estimulação anodal aumenta a excitabilidade, enquanto a catodal a inibe.
-
Destaque: Técnica de baixo custo, portátil e segura, com evidências promissoras em depressão e ansiedade.
3. Protocolos Específicos para Ansiedade (TAG)
Um roteiro de decisão clínica foi desenvolvido para padronizar o tratamento do TAG, priorizando a eficácia e a relação custo-benefício.
Diretrizes de Prescrição (Árvore de Decisão)
O alvo terapêutico principal é o Córtex Pré-Frontal Dorsolateral Direito (F4).
|
Ordem de Indicação |
Protocolo |
Parâmetros Principais |
Justificativa |
|
1ª Opção |
cTBS (Theta Burst) |
Alvo F4; 600 pulsos; 40 segundos por sessão. |
Protocolo acelerado, alta eficácia e melhor custo-benefício. |
|
2ª Opção |
EMTr (1 Hz) |
Alvo F4; 1.200 pulsos; intensidade 100% MT. |
Dados replicados em múltiplos ensaios clínicos. |
|
3ª Opção |
EMTr (20 Hz) |
Alvo F4; 3.600 pulsos; intensidade 110% MT. |
Resposta clínica robusta (86% de redução na HAM-A), mas relegada ao fim da lista por exceder limites de segurança habituais e relato de efeito adverso (crise convulsiva). |
Instrumentos de Avaliação Recomendados
Devido à falta de validação transcultural de algumas versões da escala Hamilton (HAM-A) para o Brasil, recomenda-se o uso de:
-
BAI (Inventário de Ansiedade de Beck)
-
GAD-7 (Escala de Transtorno de Ansiedade Generalizada de 7 itens)
-
DASS-21 (Escalas de Depressão, Ansiedade e Estresse)
4. Neuromodulação no Transtorno Depressivo Maior (TDM)
A EMTr no Córtex Pré-Frontal Dorsolateral Esquerdo (F3) é classificada com Nível A de evidência (eficácia definida) pelos guidelines internacionais e reconhecida pelo Conselho Federal de Medicina (CFM) no Brasil.
-
Eficácia: Estudos mostram que a EMTr ativa tem 4,2 vezes mais chance de levar à remissão do que o placebo. Em clínicas especializadas, a taxa de resposta atinge 80% dos casos.
-
Comparação com Medicamentos:
-
Início de ação: 3 a 4 dias na neuroestimulação vs. 14 a 40 dias nos antidepressivos.
-
Duração do tratamento agudo: 10 a 20 sessões (15-30 dias) vs. uso contínuo por meses/anos.
-
-
Parâmetros recomendados: Frequência de 10 Hz, intensidade de 120% do limiar motor (LM) e 3.000 pulsos por sessão.
5. Segurança, Contraindicações e Efeitos Adversos
Apesar de ser um procedimento seguro, a aplicação deve seguir critérios rigorosos para mitigar riscos.
Contraindicações Absolutas e Relativas
-
Implantes Metálicos: Marcapassos, desfibriladores, implantes cocleares e clipes intracranianos (exceto titânio) são impedimentos devido ao risco de deslocamento ou indução de correntes térmicas.
-
Histórico de Convulsões: Epilepsia não controlada requer cautela extrema, embora o risco de convulsão induzida por EMTr seja baixo (inferior a 1% em pacientes sem fatores de risco).
-
Gestação: A ausência de estudos conclusivos recomenda evitar a técnica, salvo avaliação de risco-benefício.
Efeitos Adversos Comuns (Geralmente Leves e Transitórios)
-
Cefaleia leve (transitória e responsiva a analgésicos simples).
-
Desconforto ou dor no couro cabeludo durante a aplicação.
-
Sensação de formigamento ou coceira (mais comum na ETCC).
-
Síncope vasovagal (geralmente desencadeada por ansiedade pré-procedimento).
6. Considerações sobre a Prática Clínica Moderna
A neurociência está integrando dados funcionais para personalizar os tratamentos:
-
Mapeamento Cerebral (qEEG): Utilizado para identificar padrões de funcionamento e definir protocolos baseados na biologia individual do cérebro, não apenas nos sintomas.
-
Equipe Multidisciplinar: A integração entre psiquiatras, psicólogos e neurofisiologistas é essencial para o monitoramento da resposta clínica e ajustes de dose.
-
Novas Fronteiras: Além de ansiedade e depressão, evidências crescentes suportam o uso em Burnout, TDAH, TOC, insônia, dor crônica (Fibromialgia) e reabilitação cognitiva no Alzheimer.
Considerações: O atual cenário da saúde mental não será mais o tratamento por sintomas e sim através de como esse cérebro processa a informação sendo assim uma forma de estabilizar o sistema sem medicações apenas. E através dessa estabilização o cérebro do indivíduo responderá diferente onde inclusive os diagnósticos passam a ser duvidoso pois quando se muda o processamento de como esse encéfalo trabalha irá fazer com que os diagnósticos tornem-se obsoletos e comece a falar em estabilizar um funcionamento e não mais em sintomas., isso não é o futuro é já uma realidade.