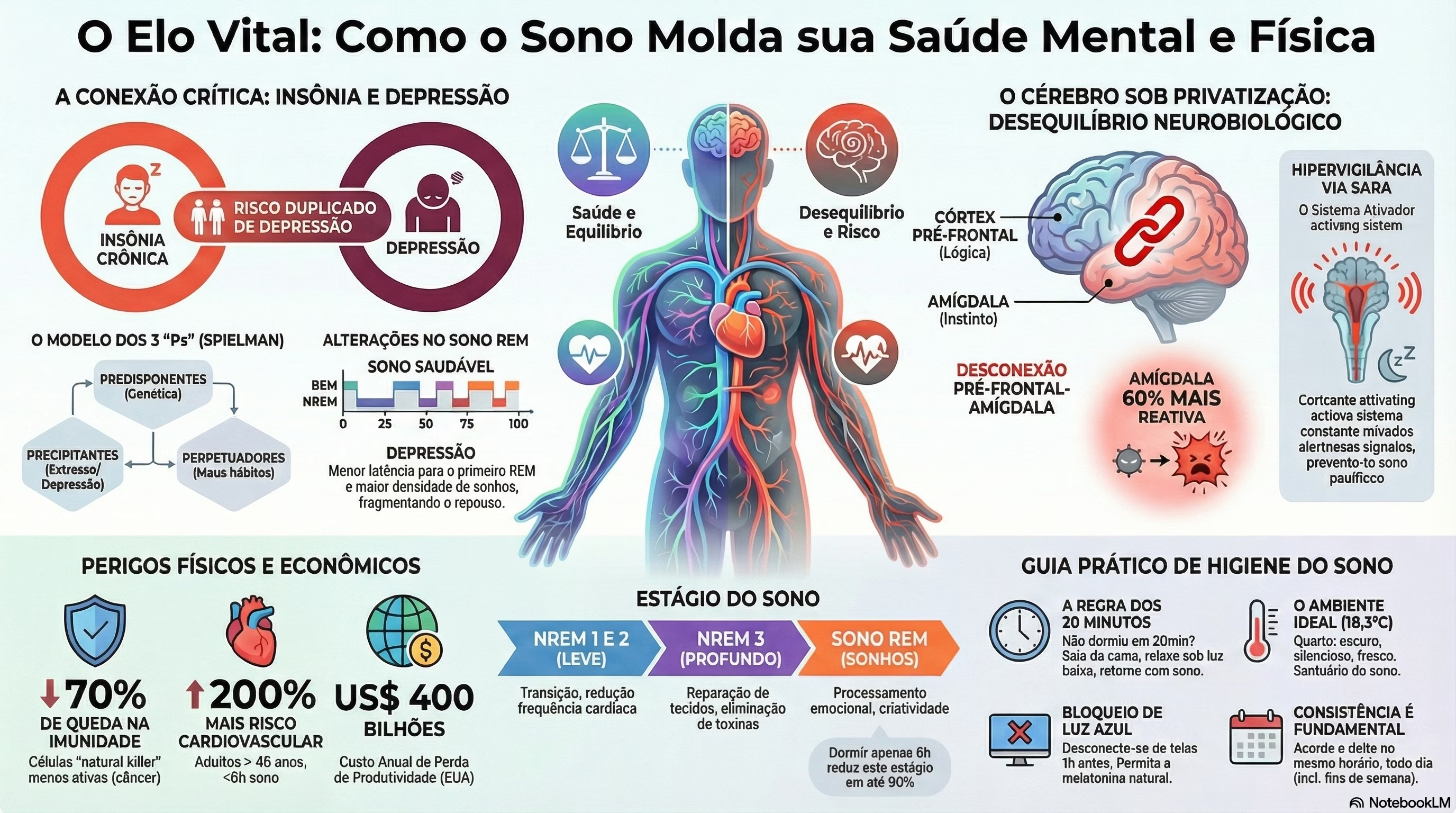
O sono não é um luxo, mas um pilar central biológico essencial para a sobrevivência e a regulação da saúde física e mental. Cada vez mais pesquisas vem demonstrado que a uma relação bidirecional profunda e complexa entre a insônia e o transtorno depressivo: a insônia atua tanto como sintoma quanto como preditor de episódios depressivos, aumentando em duas vezes o risco de desenvolvimento da depressão. Neurobiologicamente, a privação de sono desestabiliza o “maestro” emocional do cérebro — o córtex pré-frontal — resultando em uma amígdala 60% mais reativa, o que explica a irritabilidade e a fragilidade emocional exacerbadas.
A sociedade moderna enfrenta uma “epidemia silenciosa” de perda de sono, impulsionada pela luz artificial e pressões de produtividade, gerando impactos econômicos bilionários e devastando a saúde pública com riscos aumentados de câncer, doenças cardíacas e Alzheimer e ansiedade TAG. O tratamento eficaz exige uma abordagem integrada que combine higiene do sono, Terapia Cognitivo-Comportamental para Insônia (TCC-I) e, quando necessário, intervenções farmacológicas criteriosas, visando não apenas a restauração do repouso, mas a estabilidade emocional duradoura. Para uma compreensão mais aprofundada, é interessante explorar o artigo sobre Insonia Depressao E A Ciencia Do Sono Um Guia Abrangente Sob.
1. A Relação Bidirecional: Insônia e Depressão
A literatura clínica estabelece que a insônia e a depressão não são entidades isoladas, mas condições que se influenciam mutuamente de forma cíclica.
-
Insônia como Fator de Risco: A insônia crônica é um preditor de episódios depressivos, associando-se a quadros de maior gravidade, menor resposta ao tratamento, maior risco de recidiva e ideação suicida.
-
Parâmetros Polissonográficos na Depressão: Pacientes deprimidos apresentam alterações marcantes na estrutura do sono:
-
Aumento da latência do sono e despertares frequentes.
-
Redução do sono profundo (estágio N3).
-
Alterações no Sono REM: Redução da latência para o primeiro episódio de REM, aumento da densidade e da duração total do sono REM ao longo da noite.
-
-
O Modelo dos 3 “Ps” (Spielman): Explica a manutenção da insônia através de fatores Predisponentes (genética), Precipitantes (estresse, como a própria depressão) e Perpetuadores (hábitos disfuncionais adquiridos).
2. Neurobiologia da Emoção e do Sono
A irritabilidade e o descontrole emocional após noites mal dormidas possuem fundamentos neurológicos precisos onde demonstram como afeta negativamente o funcionamento do encéfalo.
A Desconexão Pré-frontal-Amígdala
O sono atua como um regulador emocional. Na privação de sono, ocorre uma desconexão entre o Córtex Pré-frontal (responsável pela lógica e controle de impulsos) e a Amígdala (centro das emoções instintivas).
-
Hiperatividade Amigdalar: Sem o “freio” do córtex pré-frontal, a amígdala torna-se até 60% mais reativa.
-
Interpretação de Ameaças: Situações neutras ou pequenas frustrações passam a ser interpretadas pelo cérebro como ameaças diretas, justificando reações explosivas e agressividade.
O Sistema Ativador Reticular Ascendente (SARA)
Tanto na insônia quanto na depressão, observa-se uma hiperatividade do SARA. Esta estrutura mantém o cérebro em um estado de hipervigilância (excitação cognitiva e física) que impede a transição natural para o sono.
Desregulação Hormonal
A falta de descanso interrompe a queda habitual do cortisol durante a noite. Níveis elevados de cortisol durante o dia mantêm o organismo em alerta constante, reduzindo a empatia e aumentando a ansiedade generalizada.
3. Estágios do Sono e Funções Vitais
O sono é composto por ciclos de aproximadamente 90 minutos, alternando entre o sono NREM e REM.
|
Estágio |
Características e Funções |
|
NREM Estágio 1 e 2 |
Sono leve, transição da consciência, redução da frequência cardíaca. |
|
NREM Estágio 3 (Profundo) |
Reparação de tecidos, fortalecimento da imunidade, eliminação de resíduos tóxicos do cérebro (como a proteína beta-amiloide). |
|
Sono REM (Sonhos) |
Alta atividade cerebral, paralisia muscular. Essencial para o processamento emocional, criatividade e “terapia noturna” (desarmamento de memórias dolorosas). |
Nota Crítica: Como o sono REM concentra-se na segunda metade da noite, dormir apenas 6 horas em vez de 8 pode reduzir o sono REM em até 60-90%, prejudicando severamente a saúde mental.
4. Impactos na Saúde Física e Produtividade
A privação de sono é descrita como um “dano autoinfligido” que afeta todos os sistemas do corpo.
-
Saúde Cardiovascular: Adultos com mais de 45 anos que dormem menos de 6 horas têm 200% mais chance de infarto ou derrame.
-
Sistema Imunológico: Uma única noite de 4 horas de sono reduz em 70% a atividade das células “natural killer” (combate ao câncer).
-
Metabolismo: A privação de sono reduz a capacidade de produção de insulina em 40%, colocando o indivíduo em estado pré-diabético.
-
Economia e Trabalho: Estima-se que a perda de sono custe mais de US$ 400 bilhões por ano aos EUA em perda de produtividade e acidentes. Trabalhadores privados de sono apresentam menor capacidade de resolução de problemas e maior propensão a comportamentos antiéticos.
5. Particularidades do Sono em Diferentes Grupos
O Sono da Mulher
As oscilações hormonais (estrógeno e progesterona) tornam o sono feminino mais fragmentado:
-
Ciclo Menstrual: Sintomas de TPM e cólicas prejudicam a qualidade do sono.
-
Gestação e Puerpério: Pressão física e ansiedade no último trimestre; queda hormonal e demandas do bebê no pós-parto elevam o risco de depressão pós-parto.
-
Menopausa: Fogachos, sudorese e queda hormonal aumentam o risco de apneia obstrutiva do sono e insônia.
Ciclo Circadiano no Envelhecimento e Adolescência
-
Adolescentes: Sofrem um atraso biológico de fase (querem dormir e acordar mais tarde). Horários escolares precoces geram privação crônica.
-
Idosos: O sono torna-se mais fragmentado e menos profundo, mas a necessidade de sono (7-9 horas) permanece a mesma dos adultos jovens.
6. Mitos e Verdades sobre o Sono
|
Mito |
Verdade |
|
“Preciso de exatamente 8 horas.” |
A necessidade varia entre 7 e 9 horas por genética e idade. |
|
“O álcool ajuda a dormir.” |
O álcool é sedativo, mas fragmenta o sono e piora a apneia. |
|
“Posso recuperar o sono no fim de semana.” |
A recuperação é limitada; os danos biológicos da privação não são totalmente reversíveis. |
|
“Idosos precisam de pouco sono.” |
Eles têm mais dificuldade em gerar sono, mas a necessidade biológica continua alta. |
7. Estratégias de Intervenção e Higiene do Sono
Terapia Cognitivo-Comportamental para Insônia (TCC-I)
Considerada o tratamento de primeira linha. Foca em:
-
Restrição de tempo na cama: Para aumentar a pressão do sono.
-
Controle de estímulos: Cama apenas para sono e sexo.
-
Higiene do sono: Comportamentos saudáveis.
Intervenção Farmacológica
Utilizada como alternativa ou em comorbidades psiquiátricas:
-
Antidepressivos Sedativos: Trazodona, mirtazapina e amitriptilina (frequentemente em doses baixas).
-
ISRS/IRSN: Podem causar insônia inicialmente ou suprimir o sono REM.
-
Drogas Z e Benzodiazepínicos: Devem ser usados com cautela devido ao risco de dependência e quedas (em idosos).
Guia Prático de Higiene do Sono
-
Regularidade: Acordar e deitar no mesmo horário, inclusive fins de semana.
-
Ambiente: Quarto escuro, silencioso e fresco (idealmente 18,3°C / 65°F).
-
Luz: Evitar telas (luz azul) pelo menos 1 hora antes de dormir.
-
Estimulantes: Evitar cafeína após o meio-dia e álcool próximo à hora de deitar.
-
Regra dos 20 Minutos: Se não dormir em 20 minutos, saia da cama e faça uma atividade relaxante sob luz baixa; só retorne quando sentir sono.
-
Exposição Solar: Buscar luz natural logo pela manhã para ajustar o relógio biológico.
Para entender melhor as implicações da insônia em condições como a depressão, confira o artigo sobre Efeitos Da Estimulacao Transcraniana Por Corrente Continua N e a Neuromodulacao Cerebral Para Tratamento Do Tdah Bipolaridade.

